足関節の可動域を正確に評価することは非常に重要です。私たちは「足関節 ていくつ rom」の測定方法について深く考えます。この指標はリハビリテーションやスポーツ医学において欠かせない要素であり、患者さんやアスリートのパフォーマンス向上に直結します。
本記事では、足関節のロム(可動域)を測定するための具体的な手法とその意義について詳しく解説します。私たちが提案する技術やツールは簡単に実践できるものばかりですので、どなたでも取り入れられる内容となっています。
さて皆さんは自分の足関節の可動域を知っていますか?正しい評価方法を学ぶことであなた自身や周囲の方々へのサポートが可能になります。さあ一緒に「足関節 ていくつ rom」について探求してみましょう。
足関節 ていくつ romの基本概念
足関節の可動域、つまり「足関節 ていくつ rom」は、患者の機能的な健康状態を評価するために非常に重要です。この可動域は、特定の運動が行える範囲を示し、リハビリテーションや治療計画を立てる上で欠かせない要素です。足関節は日常生活において多くの動作に関与しており、その健康状態が全体的な身体機能にも影響を与えます。私たちはこのコンセプトを深く理解し、適切な測定方法と評価基準について考えていきます。
足関節の解剖学的背景
足関節は主に以下の骨から構成されています:
- 脛骨(けいこつ)
- 腓骨(ひこつ)
- 距骨(きょこつ)
これらの骨が正しく連携することで、歩行や走行など様々な運動が可能となります。可動域はこれらの構造物によって制約されるため、それぞれの部位について理解することが不可欠です。また、靭帯や腱も足関節の安定性と柔軟性に寄与します。したがって、「足関節 ていくつ rom」を評価する際には、この解剖学的背景も考慮すべきです。
可動域測定に必要なポイント
「足関節 ていくつ rom」の測定には幾つか注意すべきポイントがあります。具体的には以下が挙げられます:
- 正確な位置決め: 測定時には被験者を適切な姿勢で固定する。
- 使用機器: 正確な角度計やゴニオメーターを使用する。
- 一貫性: 同じ条件下で繰り返し測定し、一貫したデータを得ることが重要である。
- 筋肉疲労への配慮: 測定前後では十分な休息時間を設けることも大切です。
これらの要素を踏まえることで、「足関節 ていくつ rom」の信頼性と妥当性を高めることができます。このようにして得たデータは、治療方針やリハビリテーションプランにも活用されます。
足関節の可動域を測定する方法
足関節の可動域を正確に測定することは、患者の機能的な健康状態を評価し、適切な治療計画を立てる上で不可欠です。私たちは、以下のステップに従って「足関節 ていくつ rom」を測定します。このプロセスには特別な器具や注意深い手法が必要となります。
測定手順
- 準備: 被験者がリラックスできる環境を整えます。また、測定前に十分な休息を取らせることも重要です。
- 位置決め: 被験者は仰向けまたは座位で測定します。足首が自由に動かせるようにしっかりと固定します。
- 使用する器具: ゴニオメーターなどの専用器具を使用して、可動域を正確に記録します。この際、目盛りが見やすい角度で保持することが求められます。
- 運動の実施: 足関節の背屈(つま先を上げる)と底屈(つま先を下げる)の動作をそれぞれ数回行います。各運動中は被験者の反応にも注意しましょう。
- データ収集: 各運動時の角度を記録し、一貫した結果が得られるよう繰り返し測定します。このデータは後々の評価や治療方針づくりに活用されます。
測定結果の整理
取得したデータは表形式で整理すると視覚的にも分かりやすくなります。例えば:
| 運動種類 | 初回測定 (°) | 二回目測定 (°) | 平均値 (°) |
|---|---|---|---|
| 背屈 | 20 | 22 | 21 |
| 底屈 | 45 | 43 | 44 |
このように具体的な数値として結果を見ることで、「足関節 ていくつ rom」の評価がより明確になります。また、この情報は今後のリハビリテーション計画にも影響するため、大変重要です。
測定時に注意すべきポイント
測定を行う際には、いくつかの重要なポイントに注意を払う必要があります。これらのポイントを理解し、遵守することで、「足関節 ていくつ rom」の測定結果がより正確で信頼性の高いものになります。以下に、具体的な注意点を挙げます。
- 被験者の状態確認: 測定前に被験者の健康状態や痛みの有無を確認します。これにより、適切なアプローチが可能となります。
- 環境整備: 測定は静かで快適な場所で行います。また、温度や照明にも配慮し、リラックスできる雰囲気を作り出すことが大切です。
- 器具のチェック: 使用するゴニオメーターなどは事前に校正されていることを確認します。不良品や不正確な器具は測定結果に悪影響を及ぼすためです。
- 一貫した手法: 測定方法は常に同じ手順で実施するよう心掛けます。一貫性が保たれることで比較可能なデータが得られます。
また、以下のサブセクションでは具体的な注意点についてさらに詳しく説明します。
被験者とのコミュニケーション
測定中は被験者とのコミュニケーションも非常に重要です。彼らが感じる違和感や痛みについて尋ねたり、その反応から運動範囲について考察することが求められます。この対話によって、私たちは信頼性あるデータ収集が可能となります。
運動時の観察
足関節の可動域測定中には、特に運動中の被験者の姿勢や筋肉緊張にも目を向けるべきです。これらは全体的なパフォーマンスと可動域評価につながりますので、この観察から得た情報も記録しておくと良いでしょう。
データ管理
最後に、測定結果は慎重に管理しましょう。同じ条件下で複数回測定した場合、それぞれの日付と時間も記載しておくことで後々分析しやすくなるからです。このような整理されたデータこそが、「足関節 ていくつ rom」に関する詳細評価へと繋がります。
足関節の評価結果の解釈
私たちは、足関節の可動域(ROM)を測定した後、その結果を正しく解釈することが重要です。評価結果は、患者さんの状態やリハビリテーションの進捗を把握するための貴重な情報源となります。この段階では、数値だけでなく、その背景にある要因も考慮しなければなりません。
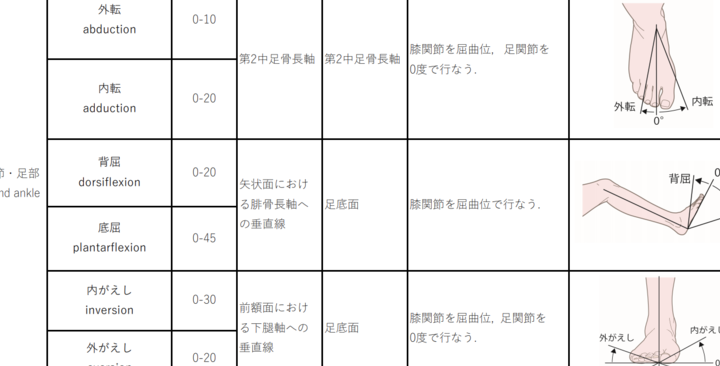
まず、足関節の可動域が正常範囲内かどうかを確認します。一般的に、足関節の正常なROMは次のようになります:
- 背屈: 10〜20度
- 底屈: 30〜50度
- 内反: 20〜30度
- 外反: 5〜15度
これらの数値と比較することで、被験者がどれほどスムーズに運動できるかを判断できます。しかし、この数値のみでは不十分です。それぞれの個人によって異なる生活習慣や身体的条件も影響してきます。
評価結果と臨床的意義
具体的には、以下の点に注意して評価結果を解釈する必要があります:
- 痛みや違和感: 測定中または測定後に報告された痛みや不快感は無視できません。これらは機能障害や潜在的な問題を示す可能性があります。
- 対称性: 両足関節間で可動域が非対称の場合、それは特定の問題(例:怪我や手術歴)を示唆します。この場合、一方に偏った運動パターンが形成されることがあります。
長期的観察とデータ活用
さらに、私たちは初回測定から得られたデータを長期的に観察し続けることが求められます。定期的なフォローアップによって、その変化を見ることができ、適切な介入策を講じる基盤となります。また、新しいデータと以前のデータとの比較も行いながら分析すると良いでしょう。
最終的には、「足関節 ていくつ rom」の評価結果から得られる知見を基に治療計画やリハビリテーション戦略を立案します。このようなアプローチによって患者さん一人ひとりに最適化されたケアが提供できるでしょう。
リハビリテーションにおける重要性
リハビリテーションにおいて、足関節の可動域(ROM)の評価は非常に重要な役割を果たします。正確な測定結果をもとに、私たちは患者さんに適切な治療法やリハビリテーションプランを提供することができます。このプロセスは、患者さんの機能回復を目指す上で欠かせない要素です。
効果的なリハビリテーションには、以下のようなポイントが含まれます:
- 個別化されたアプローチ: 各患者さんの状況やニーズに応じて、トレーニング内容や強度を調整します。
- 定期的な再評価: リハビリテーションの進捗状況を把握するためには、定期的に足関節の可動域を再評価し、新たなデータに基づいて治療計画を見直す必要があります。
- 多面的アプローチ: 足関節だけでなく、その周囲の筋肉や靭帯も考慮した統合的な視点からアプローチすることで、より良い治療成果が期待できます。
リハビリテーションプランの策定
私たちが作成するリハビリテーションプランは、以下の要素を基盤としています:
- 初期評価結果: 測定した足関節 ていくつ rom の数値から出発し、その範囲内外による影響について分析します。
- 目標設定: 患者さんとのコミュニケーションを通じて現実的かつ達成可能な目標を設定します。この段階では痛みや不快感も考慮されます。
- 介入方法: ストレッチングや筋力強化エクササイズなど、多様な手法が用いられます。特に脚部全体のバランスと協調性向上にも焦点が当てられます。
継続的サポートとフォローアップ
最後に、患者さんへの継続的サポートは不可欠です。私たちは評価結果と進行状況についてフィードバックしながら、一緒に取り組んでいきます。これによって患者さん自身が自分の改善点や成功体験を意識できるようになり、自信につながります。また、この継続的努力こそが最終的には機能回復へと導く鍵となります。